Quan la medicina s'oblida de les dones
En el segle passat, a la fi dels anys cinquanta i principis dels seixanta, va tenir lloc el que va ser probablement el primer desastre farmacològic a gran escala de la història moderna, un esdeveniment que va condicionar seriosament la salut femenina i que les seves conseqüències cuegen fins al dia d’avui. Es tracta del cas de la talidomida, un medicament que es va comercialitzar en molts països i que va ser receptat a dones embarassades per a alleujar les nàusees i els vòmits, però del qual no hi havia suficients estudis sobre la seva seguretat. Com a resultat, més de 10.000 nens i nenes de 46 països diferents van néixer amb greus malformacions, problemes cardíacs, renals, auditius… Aquella negligència va tenir un gran impacte en la forma en la que es dissenyaven els assajos clínics i, en particular, en l’exclusió de dones en edat fèrtil, especialment aquelles que estaven gestant.
Una exclusió històrica
Abans d’aquell succés, la presència de la dona en els assajos clínics també era mínima. Això era degut a l’aplicació, per norma, de la “medicina bikini”, un terme encunyat per a criticar l’enfocament que històricament la medicina donava a la salut femenina, centrant-se únicament en els òrgans reproductius i ignorant el sistema cardiovascular, neurològic, les malalties mentals o musculars i esquelètiques, entre altres patologies. Però arran de l’escàndol, aquella discreta ràtio va empitjorar encara més, perquè organismes com l’Administració d’Aliments i Medicaments estatunidenc (FDA, per les seves sigles en anglès) imposaren noves directrius que excloïen a les dones en edat fèrtil dels assajos clínics.
Des de llavors, les dones van ser sistemàticament apartades de la recerca mèdica, fins i tot d’estudis no relacionats amb l’embaràs; també d’unes altres emmalalteixi dades i fàrmacs per a tractar-les, creant un buit de dades sobre eficàcia i seguretat de medicaments en la meitat de la població. Aquest fet, que pretenia evitar casos com el de la talidomida, anava a comprometre la salut femenina durant les pròximes dècades.
Dosis superiors i més efectes adversos
Les conseqüències de la falta de representació femenina en els assajos clínics són clares. En molts casos, les dones reben dosis més elevades de les que realment necessiten i això deriva en un major risc d’experimentar reaccions adverses. Això es deu al fet que no es van tenir en compte diferències biològiques rellevants en l’assaig, com l’activitat d’uns certs enzims en l’organisme femení (per exemple, en el fetge al metabolitzar els fàrmacs) o la forma en què els ronyons eliminen les substàncies de deixalla (amb una capacitat de filtració generalment major en els homes).
Segons el Consell General de Col·legis de Farmacèutics, hi ha nombrosos medicaments d’ús habitual en els quals seria necessari ajustar la dosi. És el cas de les estatines –que en dones augmenten el risc de miàlgies i diabetis– o els antibiòtics, ja que alguns òrgans femenins tenen més dificultats per a eliminar-los. També succeeix amb les benzodiazepines, els antihistamínics i els antipsicòtics, els blocadors β, el ferro, l’aspirina o uns certs tractaments per a la insuficiència cardíaca, com la digoxina. Les dones presenten major risc de somnolència amb els antihistamínics; metabolitzen més a poc a poc els blocadors β; absorbeixen el ferro en major proporció que els homes i necessiten dosis més baixes dels fàrmacs emprats per a tractar la hipertensió arterial i altres malalties cardiovasculars com la insuficiència cardíaca.
Canvis en la regulació
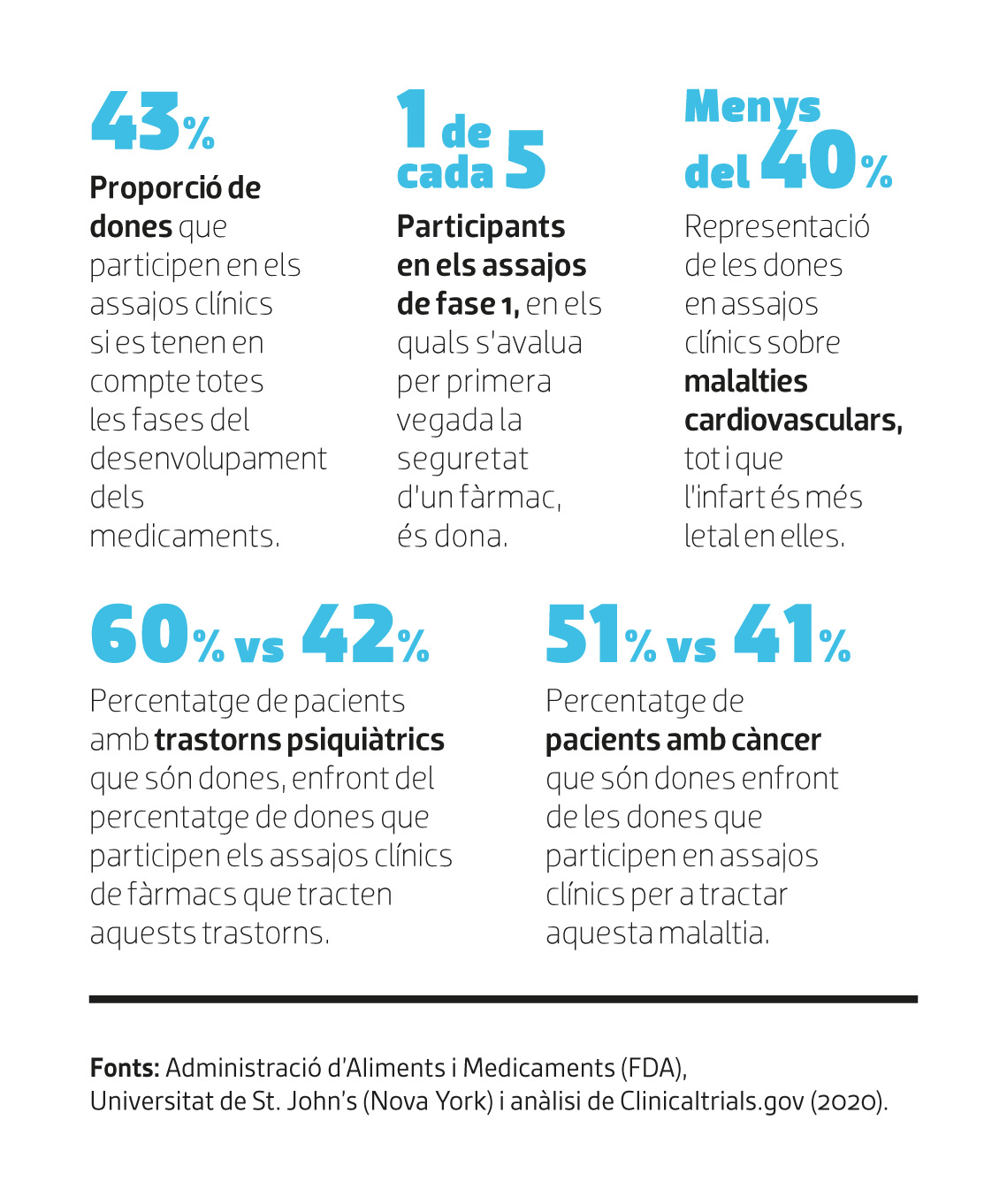
Moltes malalties que afecten especialment a dones, com unes certes cardiopaties o el lupus, o fins i tot les condicions hormonals, van quedar molt menys estudiades, cosa que encara afecta a la pràctica mèdica d’avui. A pesar que a la fi dels vuitanta i principis dels noranta la FDA va decidir aixecar el veto a les dones fèrtils en els assajos clínics, encara queda moltíssim per fer. 30 anys després, les dones encara no estan representades al nivell que es deuria. Alguns informes de la FDA parlen d’un 43% (incloent totes les fases dels en casaques), però un estudi elaborat per la Universitat de St. John’s a Nova York xifra la seva participació en la primera fase dels assajos clínics, en els quals es comprova la seguretat, en un 21%.
Alberto M. Borobia Pérez, especialista de la Societat Espanyola de Farmacologia Clínica (SEFC) i metge de l’Hospital Universitari La Paz de Madrid, es troba en l’actualitat immers en el Projecte READI (Research in Europe and Diversity Inclusion), una iniciativa europea que té com a objectiu canviar la manera en la qual es fan els assajos clínics. “Clarament ha canviat el panorama des dels noranta i des de la Comissió Europea s’està treballant en què això suposi un canvi de paradigma en la manera en la qual es dissenyen i desenvolupen els assajos clínics. Un exemple d’això és el Projecte READI (1 i 2), en el qual treballem per a canviar la manera en la qual es realitzen els assajos, des de la fase de disseny fins al seu desenvolupament, amb mesures que permetin millorar la inclusió de poblacions ipoc presentades a Europa”, assenyala Borobia.
Des de fa uns anys s’han establert protocols de seguretat, que abans no existien. S’avalua des de les primeres fases de l’assaig si el fàrmac en qüestió pot usar-se en embarassades, el risc-benefici d’incloure-les i, a més, s’ha marcat un protocol per si la dona participant es queda embarassada durant el transcurs de l’assaig. En aquest cas, preval el valor científic i no suposa automàticament la seva expulsió de la recerca.
Les conseqüències del retard
No obstant això, dècades sense la participació de les dones en els assajos clínics han tingut conseqüències. “Existeixen factors que expliquen què li passa al fàrmac en el cos i viceversa que difereixen entre sexe masculí i femení, per la qual cosa una baixa representació de dones en el desenvolupament d’un medicament pot comportar que l’evidència que s’ha generat no sigui aplicable a tota la població”, matisa l’especialista. Aquest biaix en la ciència ha tingut conseqüències a l’hora de diagnosticar i tractar malalties com el Parkinson.
Un recent treball dut a terme per investigadors de la University College de Londres (UCL), l’Escola de Medicina de Harvard i l’Hospital General de Massachussets va analitzar dades de més de 10.000 persones amb Parkinson i va trobar diferències importants en la manera que la malaltia es presenta, evoluciona i respon terapèuticament segons el sexe del pacient. L’informe destaca que els homes reben abans el diagnòstic perquè les dones tendeixen a presentar símptomes distints, incloent-hi una major prevalença de depressió, ansietat i trastorns del son.
“En la consulta de l’especialista aquestes diferències no es comprenen completament a causa de l’escassetat de dades per sexe provinents de grans estudis clínics. A més, les dones poden experimentar trajectòries diferents en la progressió de la malaltia i en la resposta a tractaments com l’estimulació cerebral profunda, les teràpies simptomàtiques aprovades o els tractaments amb dispositius mèdics”, assenyalen les responsables d’aquest treball. En concret amb el Parkinson, els científics s’han plantejat la hipòtesi que hormones com els estrògens podrien tenir efectes neuro-protectors, que influeixen en el risc i en la progressió de la malaltia, però els mecanismes i la rellevància clínica d’aquestes influències hormonals encara no estan prou estudiats per no comptar amb la suficient representació de dones.
En l’actualitat existeixen diferents barreres que dificulten la participació en alguns assajos clínics, que afecten homes i dones, com la falta de temps o de recursos per a desplaçar-se – especialment des de zones rurals– o el limitat accés a la informació sobre l’estudi, entre altres. A això se sumen uns certs mites que generen desconfiança.
- Què és un assaig clínic. Són estudis de recerca mèdica l’objectiu de la qual és avaluar noves alternatives terapèutiques que han mostrat resultats prometedors en el laboratori, amb la finalitat de comprovar la seva eficàcia i seguretat.
- Per què és necessària una participació àmplia? Per a avançar en el coneixement de les malalties i en el desenvolupament de tractaments, és imprescindible comptar amb informació més completa i analitzar poblacions diverses, incloent-hi minories racials i ètniques que solen estar poc representades.
- Com podem saber si un assaig és adequat per a nosaltres? A vegades és el propi metge que atén el pacient qui informa de l’existència d’un assaig apropiat. Si sabem d’algun que ens interessa, el més recomanable és consultar-ho sempre amb el professional sanitari.
- Són segurs? Els assajos clínics són avaluats per un Comitè d’Ètica i per les Autoritats Sanitàries, que revisen la seva validesa i garanteixen que es compleixi el protocol, així com que el pacient rebi tota la informació necessària.
Per què les dones participen menys?
Les malalties cardiovasculars són la principal causa de mort a nivell mundial, tant en homes com en dones. No obstant això, tot i que un infart és més letal en elles (menys taxa de supervivència), continuen estant poc representades en les investigacions que defineixen l’atenció clínica. Per exemple, una anàlisi de 2020 de dades de Clinicaltrials.gov, la plataforma en línia en la qual estan penjats tots els assajos clínics que s’estan duent a terme en el món, va trobar que les dones representaven em ens de el 40% dels participants en estudis sobre malalties cardíaques i accidents cervell-vasculars. Aquesta escassa representació abasta múltiples àrees: les dones representen el 42% dels participants en assajos sobre trastorns psiquiàtrics, encara que constitueixen el 60% dels pacients, i el 41% dels participants en assajos de càncer, encara que representen el 51% dels pacients.
Però també es revelava que, més enllà de les preocupacions sobre la responsabilitat i els efectes secundaris, els conceptes culturals profundament arrelats i els rols socials perjudiquen encara més l’atenció mèdica de les dones. Entre les troballes, es va veure que les dones joves participen més que les més grans, tot i que les malalties cardiovasculars augmenten de manera important després de la menopausa. A més, les diferències geogràfiques també van resultar molt rellevants, la qual cosa apunta a la influència de factors socioculturals en la participació de les dones.
Derrocar barreres
L’especialista posa exemples de paradoxes que tenen lloc en les fases d’investigació de medicaments desenvolupats per a la insuficiència cardíaca: “La població que habitualment s’inclou en aquests assajos és majoritàriament masculina, d’entre 63 i 67 anys, però el perfil d’espanyols amb insuficiència cardíaca que normalment pren aquests fàrmacs són predominantment dones amb edats superiors als 75 anys”. La realitat és que és complicat tenir representació adequada de persones de tots els nivells socioeconòmics, de diferents orígens, si viuen en zones rurals o urbanes…
Altres vegades, les dones no accedeixen als assajos per falta d’informació o por a les proves. Així ho revela un treball realitzat conjuntament per la Fundació Pasqual Maragall i la fundació Women’s Brain Foundation i que ha estat publicat en la revista Alzheimer’s Research & Therapy. L’estudi conclou que és necessari adaptar noves estratègies de reclutament, ja que un de les troballes més rellevants és que les dones solteres amb major nivell educatiu mostren una menor disposició a sotmetre’s a procediments invasius com la punció lumbar. Són resultats interessants, perquè posen de manifest la necessitat d’integrar les necessitats específiques de les dones en la informació que s’ofereix sobre els assajos clínics, a més d’explorar alternatives menys invasives, com els biomarcadors en sang, que són molècules –com ara proteïnes, hormones o gens– que es poden mesurar a través d’una anàlisi de sang per a detectar malalties o estudiar com està funcionant un tractament.

Què queda per fer?
“Encara que una de les raons clàssiques per a no incloure dones en els assajos clínics tenia a veure la seva protecció, per a evitar que en cas d’embaràs es pogués sotmetre al fetus a un tractament amb risc per al seu desenvolupament, en l’actualitat hi ha mesures suficients com per a poder incloure amb seguretat dones en assajos clínics”, explica Borobia. I, a poc a poc, es desenvolupen noves estratègies que fomenten la inclusió de les dones en els assajos clínics.
Al gener del 2025, i en relació a l’interès conjunt que existeix per una investigació més inclusiva, la FDA va emetre una guia dirigida a la indústria biomèdica amb tres punts clau per a posar en marxa:
- Inclusió total de les dones en els assajos clínics, amb recomanacions específiques perquè participin fins i tot en assajos de fase 1 i fases primerenques de fase 2, que són en les quals es determina la seguretat d’un fàrmac o tractament. En lloc d’excloure-les per a evitar el risc d’embaràs durant l’assaig, la FDA sol·licita als investigadors monitorar els embarassos per a garantir la seguretat de l’estudi.
- Recollir dades relacionades amb el sexe i analitzar-les juntament amb altres variables com a edat o raça. Això significa que els investigadors han d’incloure una representació justa de tots dos sexes per a detectar diferències significatives en la resposta als medicaments.
- Avaluar tres efectes dels fàrmacs durant l’assaig. Efectes en el cicle menstrual, efectes de teràpies hormonals exògenes que consisteixen a administrar hormones d’una font externa, i efectes del medicament sobre els anticonceptius orals.
En definitiva, la poca representació de les dones en els assajos clínics no és només una qüestió històrica, sinó un problema que continua condicionant els diagnòstics, l’eficàcia dels tractaments i la seguretat dels medicaments. Avançar cap a una recerca més inclusiva, que tingui en compte el sexe, l’edat i el context social, no només permet millorar l’atenció a les dones, sinó que és un pas imprescindible per a construir una medicina més eficaç, més segura i veritablement personalitzada per a tota la població.