Obesidad infantil: el gran desafío en el hogar
La obesidad infantil es un problema de salud pública, y combatirla, un desafío que hay que afrontar desde numerosos frentes. Políticas educativas, sanitarias y sociales resultan necesarias, pero no suficientes si no integran a la familia. Porque la familia es, probablemente, la institución más relevante a la hora de favorecer un peso saludable: los hábitos que se siguen en el hogar (elección de los alimentos y su forma de elaboración, horarios de comidas, normas para ver la televisión o jugar con las pantallas, rutinas de ocio y ejercicio…), así como el ejemplo que dan los padres y las madres son fundamentales y pueden formar parte tanto del problema como de la solución.
En este terreno, es importante delimitar los diferentes ángulos desde los que se puede abordar el análisis: una sociedad estresada en la que apenas hay tiempo para planificar menús equilibrados, comprar alimentos con criterio y cocinar; una industria que se brinda como ayuda para compensar esta falta de tiempo y que ofrece comida rápida, sabrosa e hipercalórica; una presión publicitaria a la que es muy difícil resistirse…
“Por encima de las causas, hay que recordar que ninguno de los factores que intervienen en la obesidad están bajo el control del niño”. Son palabras de la doctora Margaret Chan, directora de la Organización Mundial de la Salud (OMS) hasta 2017. En este mismo sentido, un informe de la Asociación Internacional para el Estudio de la Obesidad (IASO) publicado en 2013 en la revista Obesity Reviews concluyó que fomentar la responsabilidad paterna resulta crucial para evitar la aparición de la obesidad infantil o para tratarla cuando ya está instaurada. “Los expertos en el área de la obesidad infantil recomiendan que la prevención y el tratamiento del sobrepeso en los años de formación preescolar y primaria se centren en los padres y las madres”, señala la investigación.
¿Qué se come en casa? Un asunto de todos
Si hablamos de poner el foco en la familia, no se puede eludir el entorno en el que se encuentra: el nivel socioeconómico y cultural va a determinar buena parte de los hábitos dietéticos y de las elecciones de compra. Igualmente, no podemos obviar el cambio social producido en las últimas décadas, en el que la incorporación de la mujer al mercado laboral ha creado nuevas dinámicas y roles en el hogar.
Con jornadas laborales maratonianas, exigencias en cuanto a disponibilidad y movilidad geográfica, largos trayectos hasta el trabajo… no queda mucho tiempo para planificar menús, hacer la compra o cocinar, y esperar que, además, la dieta sea equilibrada y saludable. “No hay tiempo, ni fuerza ni ganas”, corrobora el pediatra, escritor y divulgador Carlos Casabona. El papel del ama de casa tradicional se ha difuminado y no existe en la mayoría de los hogares una figura sobre la que pueda recaer el compromiso de procurar una alimentación familiar sana.
¿Comer sano es caro?
La falta de tiempo se hace más evidente en las familias con menos recursos. Hace ya años que se viene estudiando la asociación entre pobreza y obesidad infantil. Así se vio claramente en Estados Unidos, en donde se conoce como “desiertos alimentarios” a las zonas más desfavorecidas. “En ellas no se suelen ofrecer alimentos frescos o de calidad. Aquí, en EE UU, es mucho más barato comer mal que comer sano”, expone el doctor José Ordovás, director del Laboratorio de Genómica y Nutrición de la Universidad de Tufts (Boston) y coordinador del libro Obesity.
En España, la tendencia parece ser similar, así lo vemos en los resultados del informe Aladino: el 23,2% de los niños de familias con rentas inferiores a 18.000 euros brutos anuales sufre obesidad; este porcentaje se sitúa en el 11,9% en aquellos casos de familias con rentas superiores a los 30.000 euros. “El kilo de verdura es más caro que una bolsa de panecillos de leche. No todo el mundo se puede gastar el dinero en fruta y en alimentos frescos”, explica la doctora Teresa Cenarro, vicepresidenta de la Asociación Española de Pediatría de Atención Primaria (AEPap). Así, se da la paradoja de que, en los países desarrollados, resulta más barato engordar que perder peso.
En este sentido, el doctor Casabona explica que “muchos divulgadores dicen que se puede comer bien y barato. No estoy del todo de acuerdo. Es cierto que se puede, pero comiendo de manera algo repetitiva y con calidades medias: legumbres, arroz, pasta y patatas; fruta, poca; hortalizas básicas, y de segunda o tercera categoría. Sin embargo, la bollería, embutidos y fiambres, otras carnes procesadas, zumos envasados, refrescos, patatas fritas de bolsa, ganchitos, están tirados de precio y son calorías a montón y encima potentes de sabor y adoradas por los niños”.
La educación de los padres
Los resultados del estudio Infancia y futuro: nuevas realidades, nuevos retos, realizado por el Observatorio de la Infancia, sugieren que los niños cuyos padres han terminado la secundaria tienen menos probabilidad de tener obesidad, especialmente si los padres –y, en concreto, la madre– tienen estudios universitarios. Las distintas investigaciones apuntan que es el nivel cultural de la madre el que más cuenta, posiblemente porque sigue siendo ella la que gestiona las comidas en el hogar. En este sentido, un proyecto reconocido por el Ministerio de Sanidad con el premio Estrategia NAOS y coordinado por la doctora Etelvina Suárez, jefa de Pediatría del Hospital San Agustín de Avilés, encontró que “a menor grado de instrucción de la madre –el padre, curiosamente, no influía– mayor era el porcentaje de niños con sobrepeso”.
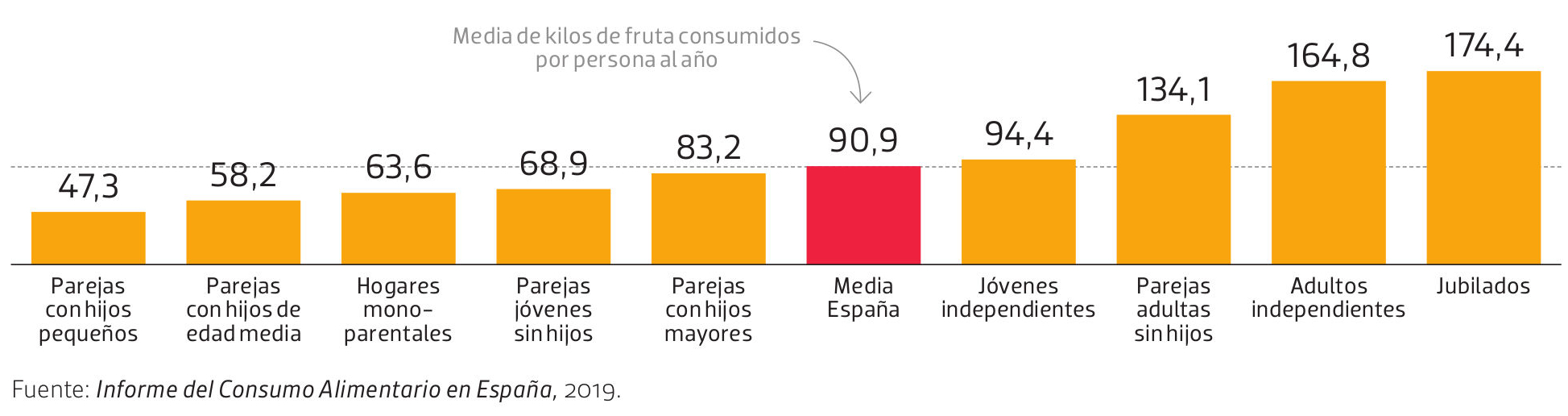
Pero, ¿es tan importante la educación nutricional? Si tenemos en cuenta el consumo de alimentos saludables por tipo de familias, los hogares con hijos pequeños son los que comen menos cantidad de fruta (47,3 kilos por persona al año), según el Informe de Consumo Alimentario en España 2019. Los jubilados, sin embargo, casi multiplican por cuatro este consumo (174,4 kilos por persona al año). Es decir, los hábitos siguen siendo muy importantes a la hora de elegir los alimentos más saludables y, por eso, las generaciones más mayores, que han crecido en una época con menos opciones de alimentos industriales, son los que mayores cantidades de frutas y verduras consumen.
Un factor añadido
El estudio Infancia y futuro también revelaba que “el porcentaje de niños de origen inmigrante que presentan problemas de obesidad es superior al de niños autóctonos (21 y 16%, respectivamente). Si controlamos el efecto de otras características sociodemográficas, los niños de cinco a 10 años de origen inmigrante presentan un riesgo casi un 80% más alto de padecer obesidad que los hijos de padres españoles. Estos tres factores, apunta el pediatra Carlos Casabona, a menudo se imbrican entre sí: “Nos encontramos a personas que vienen con múltiples condicionantes: a menudo no tienen una buena educación sanitaria y proceden de países en los que no hay tanta oferta alimentaria. En consulta veo más obesidad en clases con menos recursos, tanto económicos como culturales”. Todo esto se suma a que, en las familias con menos recursos, los alimentos insanos como los refrescos azucarados o las hamburguesas, son vistos muchas veces como un premio, al no poder permitirse otros caprichos.
El consejo profesional
¿Quién decide lo que debe comer un niño? La influencia del profesional de la salud (pediatra, enfermera pediátrica o dietista-nutricionista) disminuye a medida que el niño crece. Es decir, pedimos consejo y seguimos sus instrucciones cuando es un bebé, pero alrededor del año de vida es un momento de especial riesgo nutricional, al disminuir la influencia de la recomendación pediátrica y ganar en importancia los patrones alimentarios familiares, que se alejan en muchas ocasiones de la alimentación saludable.
Los niños comen, los padres eligen
En su primera infancia, cuando apenas ha dejado de ser un bebé, el menor no elige: come lo que se le da. Es el momento de ofrecerle una dieta con alimentos variados, frescos y sanos. “Los niños no son los que compran ni los que cocinan”, corrobora la doctora Cenarro. “En las casas se toma lo que se ha comprado, lo que está en la despensa o en la nevera. Los adultos son los que tienen el poder de decisión; si sus hábitos son malos, cambiarlos es muy complicado”. Así es: un niño pequeño no pide el filete empanado en vez de a la plancha, ni poner nata a una crema, bechamel a una coliflor o tocino a unas legumbres. Pero, si se acostumbra desde pequeño a alimentos tan palatables, después los seguirá pidiendo.
La cuestión de los hábitos nos lleva a los progenitores espejo: somos un ejemplo (bueno o malo) para los hijos. Si no tomamos verduras ni fruta, si come mos bollos industriales y alimentos ultraprocesados, nuestros hijos se educan pensando que esa es la pauta habitual. El ejemplo que damos a nuestros hijos es fundamental. Hay que dedicar tiempo, dentro y fuera de casa. Muchas familias hacen la compra en torno al niño, y eso puede ser bueno, pero también malo, dependiendo de cómo les orientemos.
Las parejas con hijos pequeños son las que menos kilos de fruta por persona consumen al año. Los jubilados, los que más. Esto demuestra que los hábitos y el entorno social son más importantes a la hora de mantener una dieta saludable.
Alimentos ocasionales que se convierten en habituales
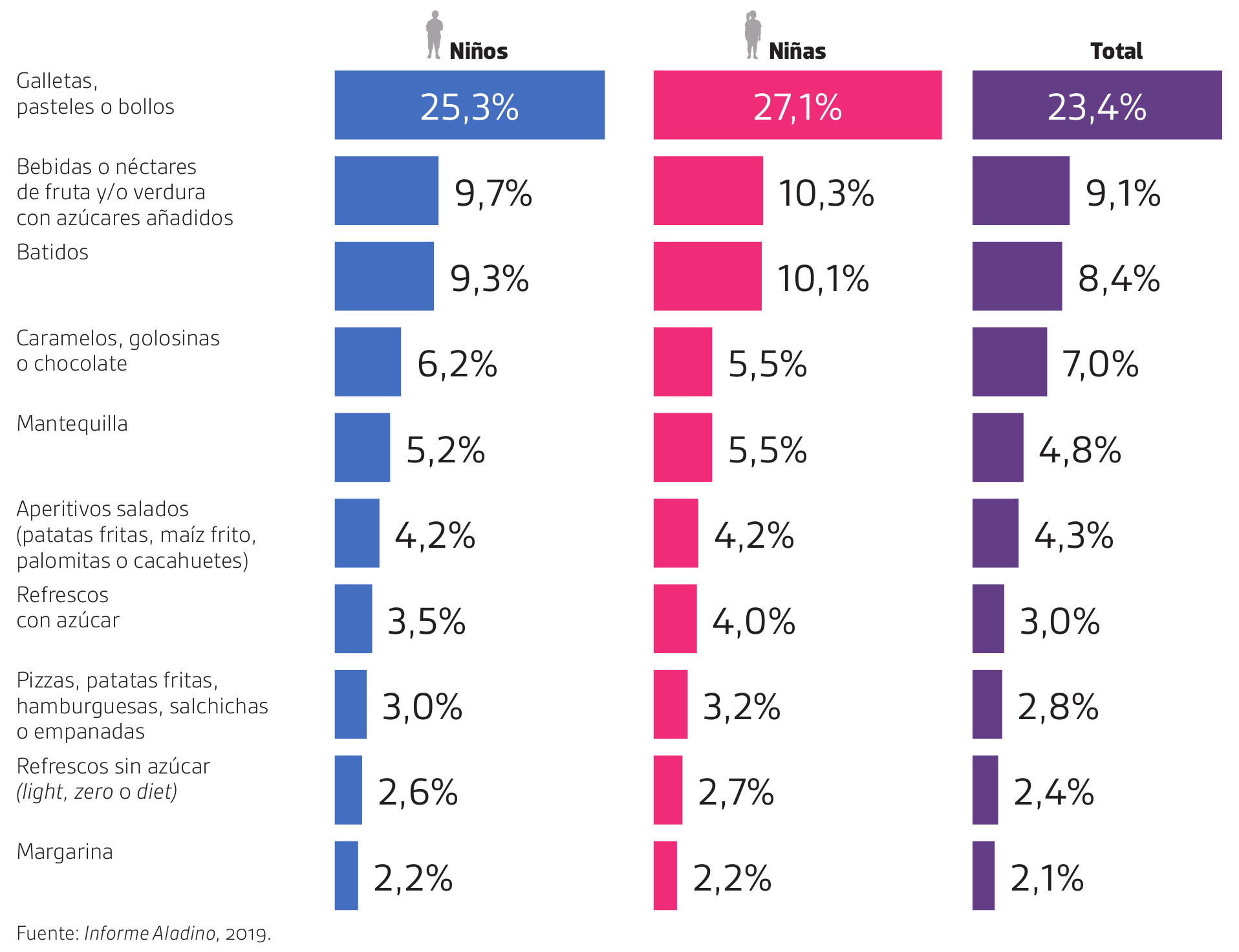
Muchos menores en edad escolar toman con frecuencia productos que deberían evitarse y solo comer “muy de vez en cuando” (por ejemplo, una vez al mes). Así lo reflejan los porcentajes de menores que ingieren estos alimentos cuatro veces a la semana.
Del saber popular al peso de las dietas de los mayores
Pero los condicionantes económicos, sociales y culturales no bastan para explicar el papel de la familia en el problema de la obesidad infantil. Prueba de ello es que un 12% de los niños con rentas altas también la sufren, según el estudio Aladino. “Los factores de riesgo se dan en todos los hogares. La diferencia es que, en las familias con obesidad infantil, concurren varios de estos factores simultáneamente y, además, se prologan durante más tiempo”. Es una de las conclusiones a las que ha llegado Sonia Moreno, miembro del Grupo de Investigación en Sociología de la Alimentación de la Universidad de Oviedo y autora del estudio La obesidad como problema social: un análisis de las prácticas alimentarias y de actividad física en hogares con y sin obesidad infantil.
Según su investigación, los hogares en los que hay una fuerte base en el saber popular acerca de cómo elaborar la comida, ahorrar tiempo y gestionar recursos, aunque no tengan mucho dinero, logran un resultado más saludable. “Las competencias culinarias ayudan mucho”, explica Moreno. Además, cuando alguno de los padres sufre obesidad y ha realizado a lo largo de su vida dietas frustrantes, se observa la influencia del discurso genético de los últimos años. “Se quedan con esa idea de ‘no hay nada que hacer, es mi metabolismo’, pese a que hoy se sepa que el cambio de hábitos tiene más peso que la base genética”, analiza Moreno.
¿Hasta dónde se puede exigir a los padres?
Según el pediatra Carlos Casabona, se han identificado más de 100 factores relacionados con el fenómeno de la obesidad. “En lo que respecta a los niños, mi opinión es que la familia –y los factores ligados a ella– tiene un peso de al menos un 85%”. Los progenitores tienen un papel fundamental para crear y desarrollar unos hábitos saludables en sus hijos desde pequeños, pero no puede dejarse esta ingente tarea solo en sus manos, sino aportarles todos los recursos y el apoyo necesario para transmitir a los niños unos hábitos saludables.
Uno de los posibles factores implicados en la obesidad infantil es la insuficiente percepción de gravedad del problema por parte de los padres cuyos hijos tienen exceso de peso y, por tanto, también por parte de los propios niños. Este problema se observa en los resultados del estudio Aladino, que ponen de manifiesto que “muchos progenitores tienen una visión distorsionada de la realidad que cuanto a la situación ponderal que presentan sus hijos e hijas”. Así, nueve de cada 10 padres de escolares con sobrepeso piensan que los pequeños tienen un peso normal. Y casi dos de cada 10 progenitores de niños con obesidad severa no son conscientes de que tengan un problema. Solo el 11,7% piensa que sus niños tienen un “ligero sobrepeso”.
¿Los padres son conscientes de este problema? Es un debate que ha llegado a la comunidad científica y que inquieta a los pediatras. La doctora Teresa Cenarro nos explica que, aunque hay un elevado porcentaje de padres y madres que se preocupan en las revisiones sobre el estado nutricional de sus hijos, “hay otro porcentaje, nada desdeñable, de los que piensan que el sobrepeso en la infancia ni es importante ni tiene consecuencias. A menudo te dicen que ya perderá esos kilos de más cuando den el estirón”. Con ella coincide Guillermo Rodríguez, vicepresidente del Colegio de Dietistas Nutricionistas de Madrid (CODINMA): “Muchos padres siguen con esa idea del estirón, pero no es cierto que toda la grasa se estire y desaparezca. Además, los primeros años son clave para la adquisición de buenos hábitos”.
EN LA COMPRA
- Planificar el menú semanal y evitar la improvisación. Por lo general, si no se lleva una lista de la compra se termina eligiendo comida rápida y alimentos que promueven hábitos insanos.
- No debe faltar la fruta, la verdura y la legumbre y variar las fuentes de proteína. Lo mejor es elegir productos de temporada, suelen ser más económicos.
- Elegir opciones saludables y fáciles de preparar. Productos como la verdura troceada y congelada (no pierden sus propiedades nutricionales), conservas de verduras, pescado o legumbres ya cocidas son opciones fáciles y rápidas de hacer.
- Evitar todo tipo de ultraprocesados. No hace falta prohibir su consumo, pero se recomienda que los menores no encuentren ese tipo de productos en casa. Son para un consumo puntual y, como tal, no es necesario tenerlos en el hogar.
EN LA COCINA
- Evitar saborizantes, como el azúcar. Si los menores se acostumbran a añadir azúcar a productos como la leche o el yogur, no van a poder apreciar el sabor dulce de la fruta y, por lo tanto, va a ser más difícil que los acepten en su alimentación. Se pueden utilizar alternativas para endulzar, como los dátiles o la canela.
- Introducir especias. El objetivo es que que prueben distintos sabores, pero siempre sin ocultar el gusto del alimento. También nos ayudan a reducir la cantidad de sal o el uso de potenciadores de sabor.
- No preparar platos específicos para los pequeños. Lo mejor es preparar un solo menú saludable para los niños y los progenitores.
- Priorizar las técnicas culinarias que no añadan grasa ni alteren mucho el producto. Lo mejor: la plancha, el horno, el papillote o el vapor. A evitar: frituras, rebozados o empanados.
- Utilizar alimentos imprescindibles. Preparar hortalizas en la comida y en la cena como ingredientes principales o en guarniciones. Las frutas (enteras y no en zumo) en el desayuno, el postre y entre horas.
FUERA DE CASA
Muchas veces, los menús infantiles suelen abusar de carnes procesadas, salsas, patatas fritas y pasta. En estos casos, es mejor seleccionar platos del menú general. Un niño puede comer exactamente lo mismo que un adulto, pero en menor cantidad.
Fuente: Daniel Ursúa, dietista-nutricionista.
Prevención y tratamiento
“En consulta no hacemos percepciones subjetivas, tenemos los medios para medir y objetivar si un niño tiene exceso de peso para su talla y edad”, asegura Cenarro, quien añade que, no obstante, “resulta muy difícil obtener buenos resultados en este campo, es un poco frustrante y nos da muy pocas satisfacciones”.
No se trata solo de que los padres se resistan a reconocer la situación; es, fundamentalmente, que para corregirla “deben cambiar su forma de comer. No se puede culpabilizar a nadie, entre otras razones porque lo único que consigues es que la familia no colabore. Así que, sin reñir, debes dar explicaciones para que, de manera conjunta, se puedan adoptar las medidas necesarias. Imponer, en temas de obesidad, no conduce a nada”, analiza. El primer paso es conocer lo que realmente se come en casa. “Por eso, es muy interesante hacerles una encuesta en la que se les pide que escriban lo que comen los niños a lo largo de varios días y se estudia cómo se alimentan”, explica Cenarro. “Se analiza con la familia dónde puede estar el fallo y, después, se dan los consejos nutricionales adecuados para ese caso en concreto”, añade.
La responsabilidad de elegir
Los padres y las madres son quienes tienen la responsabilidad de proteger a los menores de los productos poco saludables. Pero, al mismo tiempo, a menudo se enfrentan al problema de la gestión del tiempo. Quienes trabajan muchas horas fuera de casa y no cuentan con los medios para tener a una persona que les ayude en las tareas del hogar, deberán realizarlas en el poco tiempo de que disponen al volver del trabajo. Según señala el pediatra Jesús Garrido, esto favorece que en la casa “se consuman fundamentalmente alimentos precocinados de producción industrial y que haya mucha comida lista para comer. Una característica común en la comida industrial es que, para vender más que la competencia, tiene que saber mejor que la del competidor. Y eso es fácil de conseguir: basta con destacar los sabores añadiendo más sal, grasas saturadas o azúcar, junto con conservantes, colorantes y otros aditivos sin ninguna función nutricional. Su objetivo es que resulten más apetecibles”.
Son muchos los condicionantes del entorno que dificultan que los padres hagan elecciones saludables. Se les pide que asuman su responsabilidad, pero el debate se plantea también en términos de si tienen capacidad para superar esos condicionantes y decir que no. Es la reflexión que encontramos en el artículo Libertad parental como barrera frente a la publicidad de productos alimentarios malsanos dirigidos al público infantil, escrito por el nutricionista Julio Basulto y Francisco Ojuelos, abogado experto en derecho alimentario, y publicado en la Revista de Pediatría de Atención Primaria. En él, se concluye que “la mayor parte de los progenitores no tienen conocimientos nutricionales o sanitarios suficientes, ni tampoco una capacidad real de contrarrestar la manipulación con interés comercial, en muchas ocasiones orientada a que el menor transgreda los consejos de los adultos a su cargo”. Y añaden que situar el debate “en el plano de la libertad de rechazar la compra de los productos malsanos dirigidos a los niños por parte del progenitor es consecuencia de la voluntad de falsearlo, en un escenario de incumplimientos masivos y acreditados de las normas, porque antes de situarse en la opción de elegir, el consumidor ha debido recibir una protección eficaz frente a la publicidad desleal”.
Muchas veces, las familias se quedan sin ideas para preparar una comida o una cena saludable. Para ayudarles, la Escuela de Salud Pública de Harvard creó un modelo de plato en el que se incluyen todas las catagorías de alimentos imprescindibles en la dieta. Aquí van unas propuestas para preparar un menú completo para los niños.
Hortalizas: la mitad del menú debe basarse en frutas y verduras.
Proteicos: una cuarta parte, incluirá pescado, carne de aves, legumbres o frutos secos, fuentes de proteínas saludables. Hay que reducir el consumo de carnes rojas, fiambres y las carnes procesadas.
Farináceos: cereales en grano variados (pan integral, pasta integral, arroz integral…). Hay que limitar el consumo de cereales refinados como el arroz o el pan blancos.
Este modelo se puede estructurar en uno o dos platos. Los diferentes tipos de alimentos se pueden combinar de infinidad de maneras. Por ejemplo:
- Primer plato: hortalizas y farináceos integrales, legumbres o tubérculos.
- Segundo plato: alimento proteico (legumbres, pescado, huevos, carne).
- Guarnición: hortalizas y/o farináceos integrales, legumbres o tubérculos.
- Postres: fruta fresca.
- Acompañamiento: pan integral y agua.
- Para cocinar y aliñar: aceite de oliva virgen
Propuestas para la cena
- Lunes. Hortalizas + farináceo: judías verdes con patatas salteadas con ajo // Proteico: tortilla a la francesa // Fruta: manzana laminada
- Martes. Hortalizas: crema de calabaza y patata con pipas // Proteico + hortaliza + farináceo: filete de gallo rebozado con remolacha rallada // Fruta: granada
- Miércoles: Hortalizas + proteico: ensalada de lentejas (lentejas, tomate, pimiento, cebolla y aceitunas) // Farináceo: pan integral // Fruta: macedonia de fruta
- Jueves: Farináceo: sopa de pasta integral // Hortalizas + proteico: croquetas de pollo con hortalizas salteadas // Fruta: gajos de manzana
- Viernes: Proteico + hortaliza: ensalada de garbanzos con lechuga, espinacas, canónigos, manzana y nueces // Fruta: mandarinas
Fuente: La alimentación saludable en la etapa escolar (2020), Agencia de Salud Pública de Cataluña (ASPCAT)
Decálogo nutricional para padres
Animarles a participar en su alimentación. Hacer la lista de la compra, ir al mercado, ayudar en la cocina… Se trata de actividades educativas y que, además, favorecen una alimentación más saludable.
Cocinar en casa con los menores. Es una buena oportunidad para que los niños prueben diferentes alimentos y así aumentará su interés por los platos que ellos mismos han hecho.
Comer (o cenar) en familia. Existe numerosa evidencia científica acerca de que este hábito es beneficioso en diferentes sentidos; entre ellos, reduce la probabilidad de padecer obesidad a lo largo de la infancia.
Es un niño, hay que vigilar sus raciones. Las raciones que se ofrecen a los niños son cada vez mayores, lo que contribuye a que coman en exceso y aumente el riesgo de sufrir sobrepeso u obesidad.
Es mejor la recompensa que el castigo. Castigar por no haber comido fruta puede hacer que termine generando rechazo hacia ese alimento. Es preferible darles un refuerzo positivo cuando se toman la comida saludable.
Ver la tele, los canales de Youtube y las redes sociales con ellos. Hay que ayudarles a identificar los productos insanos, a detectar los mensajes que utiliza la publicidad. Por ejemplo, si usan para atraer su atención personajes de dibujos animados o deportistas.
Construir límites. Los límites son necesarios a lo largo del desarrollo y hacen que la población infantil crezca de forma segura y confiada. Los adultos son los que deciden lo que van a comer o cenar según sus necesidades, no los menores según sus apetencias.
Aprender a pedir consejo. Es esencial que los padres y madres sepan recibir el consejo de especialistas, nutricionistas o pediatras como un asesoramiento que les ayuda en su papel educador.
Ser un buen ejemplo. La familia cercana actúa como modelo de referencia en el que constantemente los niños se reflejan, comparan para aprender actitudes, comportamientos y estilos de vida.
Enseñarles a leer la información nutricional. Así elegirán los ingredientes más saludables.
Fuente: Estudio sobre la situación de la obesidad infantil en España.
Según datos de la Organización Mundial de la Salud, el tamaño de las raciones ha aumentado de manera notable en los últimos 20 años. Esta pequeña guía puede servir de orientación para ajustar las cantidades de los distintos grupos de alimentos.
Edad: 3-6 años
- Verduras. Plato principal: 120-150 g (un bol) // Guarnición: 60-75 g (medio bol)
- Legumbres. Plato principal: 30 g (5 cucharadas soperas ya cocidas) // Guarnición: 15 g (3 cucharadas soperas ya cocidas).
- Patatas. Guarnición: 90-100 g
- Arroz o pasta. Plato principal: 50-60 g (7-8 cucharadas soperas ya cocido) // Guarnición: 20-25 g (4 cucharadas soperas ya cocido)
- Pan integral. Acompañamiento: 1 rebanada o una pieza de 3 dedos de ancho (30 g)
- Yogur natural. Media o 1 unidad
- Pescado. Un filete mediano (70-80 g)
- Huevos. Media o una unidad
- Carne. Un filete pequeño (50-60 g) Un filete mediano (80-90 g).
Edad: 7-12 años
- Verduras. Plato principal: 120-150 g (un bol) // Guarnición: 60-75 g (medio bol).
- Legumbres. Plato principal: 60 g (10 cucharadas soperas ya cocidas) // Guarnición: 30 g (5 cucharadas soperas ya cocidas
- Patatas. Guarnición: 90-100 g
- Arroz o pasta. Plato principal: 60-80 g (8-10 cucharadas soperas ya cocido) // Guarnición: 20-25 g (4 cucharadas soperas ya cocido)
- Pan integral. Acompañamiento: 1 rebanada o una pieza de 3 dedos de ancho (30 g)
- Yogur natural. 1 unidad (125 g)
- Pescado. Un filete grande (100-120 g)
- Huevos. 1-2 unidades
- Carne. Un filete mediano (80-90 g)
Fruta (al menos, tres raciones al día). Una ración: 2 piezas de frutas pequeñas, como kiwis, mandarinas o ciruelas // 1 pieza de frutas medianas, como manzana, naranjas o plátanos // 1 rodaja de 2 dedos de ancho de sandía o melón.
Fuente: Acompañar las comidas de los niños, Agencia de Salud Pública de Cataluña, y elaboración propia.
“Necesitaríamos un siglo para volver a las cifras de obesidad infantil de 1984”
Carlos Casabona, pediatra y divulgador
Lleva más de 30 años atendiendo una consulta de pediatría. Un tiempo que le ha permitido ver en primera fila todos los cambios –demográficos, sociales, económicos y culturales– que han favorecido el auge de la obesidad infantil. Carlos Casabona no vacila en denunciar los factores que están detrás de esta epidemia. De entre ellos, destaca que “las decisiones de las familias a la hora de elegir los alimentos están muy condicionadas por el influjo de la industria alimentaria y el poder de la publicidad”.
¿Por qué a los padres y madres les cuesta elegir productos saludables? La disponibilidad de alimentos saludables fuera de casa es escasa y poco asequible. Si salimos de viaje, ni en las estaciones de tren, ni en el avión ni en gasolineras vamos a encontrar a un precio razonable fruta fresca entera. En los restaurantes, el postre que ofrecen son flanes, natillas, mousses… Y, además, es muy dificil obviar la publicidad.
¿Y en la compra en el supermercado? Estamos bombardeados por alegaciones de salud en productos que no son saludables. Bollos con alto contenido en hierro, cacaos vitaminados que, combinados con leche, “te dan fuerza y energía…”. Estos mensajes dificultan que conozcamos el verdadero contenido del producto.
¿Los progenitores no están más informados que antes? Sí, pero no es suficiente. Las familias ya saben que la bollería industrial y los refrescos no son saludables; a partir de ahí, actúan en consecuencia. Pero siguen confundiéndose con los cereales mal llamados “de desayuno”. Los menores están condicionados por los dibujos del envase y los regalos; los padres, por la información de vitaminas y minerales, sin darse cuenta de su gran cantidad de azúcar. Otro problema lo encontramos en los lácteos que “ayudan a las defensas”, los yogures azucarados “con sabor” a fruta…
Cuando en consulta les hablan de todo esto, ¿qué responden los padres? Dicen que sus hijos comen muy bien porque no toman bollería industrial. No se dan cuenta de que se están metiendo calorías líquidas en los zumos, en los lácteos azucarados, azúcar y fécula en el jamón de york… En alimentos que, además, no les quitan el hambre, porque luego deben tomarse el bocadillo.
¿Influye la condición socioeconómica de los padres? Sí. Lo vemos en el estudio Aladino. Entre el 70 y el 80% de niños con obesidad pertenecen a clases bajas. Tienen menos acceso a la información de calidad y poco tiempo en el centro de salud para las revisiones. Tienen menos recursos económicos y culturales.
¿Qué es el “aburrimiento económico”? Hay familias que no tienen opciones de ocio saludable. Ni montar en bici, hacer una excursión al campo, extraescolares… Muchas de ellas solo tienen como recurso lúdico la comida. Comer da placer, y se compran unas bolsas de cruasanes, o de ganchitos.
¿Es imposible comer sano y barato? Es difícil, a menos que sigas una alimentación muy repetitiva. La fruta de calidad, quitando manzanas Golden, plátanos de oferta y peras, está cara siempre. La carne y el pescado de calidad, lo mismo. Y lo no saludable es muy barato. Pero, además, está la saciedad. Un kilo de galletas cuesta un euro y tiene 4.000 calorías; uno de tomates también cuesta un euro, pero tiene 200 kcal.
¿Qué implica el que ambos progenitores trabajen fuera de casa? Hay que integrarlo en el entorno socioeconómico. Si tienes pocos recursos y, además, te pasas el día trabajando fuera de casa, cuando llegas lo último que puedes hacer es ir a hacer la compra, preparar un sofrito, cocinar a fuego lento… Y ahí entra la industria, que ha conseguido elaborar productos sabrosos, preparados, saciantes y baratos. Si no tienes tiempo, harás croquetas congeladas que solo llevan patata, o tirarás de un bote de tomate frito que lleva mucho azúcar. Los últimos estudios reflejan un estancamiento en las cifras de obesidad infantil, incluso de un descenso… Era imposible ir a peor. En los últimos años, solo han bajado un punto. Eso significa que necesitaríamos un siglo para volver a las cifras de 1984 [un 3% de obesidad infantil, actualmente es del 40%]. Es un problema estructural.